FUNCION
● Remueve
sustancias toxicas
● Productos del metabolismo
● Sustrae
las toxinas del torrente sanguíneo
● Elimina la orina del cuerpo
● Conserva
sales, glucosa proteínas y agua y materiales adicionales esenciales para
mantener una salud adecuada
● Regular la presión arterial, la hemodinámica y
el equilibrio acido básico del
cuerpo.
Los
riñones: Dos órganos situados a ambos lados de la columna, en los
que se forma la orina.
Los
uréteres: Dos conductos que recogen la orina fabricada en cada
riñón.
La
vejiga urinaria: Acumula la orina que llega de forma continua
por los uréteres. Cuando está llena se contrae y surge la necesidad de orinar
La
uretra: Es un conducto que parte de la vejiga y expulsa la orina
al exterior (micción)
RIÑÓNES
Órganos en forma de habichuela, rojiza y grande, situados
en el retroperitoneo en la pared posterior del abdomen.
Cada uno mide alrededor de 11 cm de largo, 4 a 5 cm de
ancho y 2 a 3 cm de grueso.
Su región cóncava conocida como hilio, en donde perforan el
uréter, la vena y la arteria renal y los vasos linfáticos.
· CAPSULA
Capa externa:
fibroblastos y fibras colagenadas
Capa interna: con un
componente celular de miofifroblastos
Se encuentra Dividido en dos regiones :
CORTEZA :
Es la parte externa de color pardo rojizo, esta compuesta
por los corpúsculos renales junto con los
túbulos contorneados y rectos de la nefrona, los túbulos colectores, los
conductos colectores y una red vascular extensa.
Se encuentra los
rayos medulares que contiene túbulos rectos de las nefronas y conductos
colectores.
Laberintos
corticales situados entre los rayos medulares contiene corpúsculos renales, los
túbulos contorneados de las nefronas y los túbulos colectores
MEDULA :
Se caracteriza por
tener túbulos rectos, conductos colectores y una red de capilar especial vasos
rectos, que forman la parte vascular del sistema intercambiador de
contracorriente y túbulos que en
conjunto forman las pirámides renales o de Malpighi
LOBULOS Y LOBULILLOS RENALES:
Cada pirámide medular y el tejido cortical asociado con su
base y sus lados constituyen un lóbulo del riñón.
El riñón humano
tiene 8 a 18 lobulos
Los lobulos renales se subdividen en lobulillos que están
formados por un rayo medular central y parte del tejido cortical que lo rodea
NEFRONA:
Es la unidad estructural y funcional fundamental del riñon,
en cada riñón hay alrededor de 2 millones
Consiste en el
corpúsculo renal y sus sistemas de tubulos.
Tienen a su cargo la
producción de la orina y son los equivalentes de la porción secretora de otras
glándulas
Corpúsculo renal :
Esta compuesto por el glomérulo
Capsula de Bowman
Segmento Grueso
proximal: túbulo contorneado proximal y túbulo recto proximal
Segmento Delgado:
Parte delgada Asa de Henle
Segmento Grueso
Distal: túbulo contorneado distal.
TIPOS DE NEFRONAS :
Nefronas subcapsulares o corticales :
Corpúsculos renales
ubicados en la parte externa de la corteza, asas de Henle cortas que se
extienden solo hasta la zona externa de la medula
Nefronas yuxtamedulares :
Sus corpúsculos renales están cerca de la ase de una
pirámide medular tiene asas de Henle largas y segmentos delgados ascendentes
largos que se van a la región interna de la pirámide
Nefronas intermedias
o mediocorticales:
Corpúsculos renales
en la región media de la corteza, sus asa de Henle son de una longitud
intermedia
CORPUSCULO RENAL:
compuesto por dos estructuras:
EL GLOMERULO :
pequeña red de tubulos capilares
Capsula de Bowman :
estructura similar a un saco que envuelve al glomérulo , dos capas :
Capa parietal : forma limite exterior del corpúsculo formada
por Epitelio plano simple
Capa visceral :
cubre al capilar glomerular, podocitos.
GLOMERULO :
Se compone de capilares fenestrados irrigados por la
arteria glomerular aferente y drenados por la arteria glomerular eferente
Celulas mesangiales
:
Extraglomerulares :
localizadas en el polo vascular
intraglomerulares:
similares a pericitos que se hallan en el corpúsculo renal
LAMINA BASAL:
Envuelve al glomérulo, tiene 3 capas :
Lamina Densa : mide cerca de100 nm de espesor, posee colágeno tipo IV
Laminas Raras : laminina, fibronectina, proteoglucanos,
Lamina rara interna : entre c. endoteliales y la lamina densa
Lamina rara externa : entre la lamina densa y la capa visceral de la capsula de Bowman
La Capa visceral de la capsula
de Bowman se compone de células
epiteliales modificadas que se conoces como podocitos, las cuales desempeñan su
función de filtración. Son células grandes, tienen múltiples prolongaciones citoplasmáticas largas,
semejantes a tentáculos.
M.F.D.BE
Proceso de filtración
La lámina basal filtra el líquido que
sale de los capilares glomerulares a
través de las fenestras. La lamina densa
atrapa las moléculas más grandes (>69 000 Da), en tanto que los polianiones
de las láminas raras impiden el paso de moléculas con carga negativa y moléculas
que no son capaces e deformarse. El líquido, que contiene pequeñas moléculas,
iones y macromoléculas, penetra la lámina densa y deben pasar por los poros en
el diafragma de las hendiduras de filtración
Si las macromoléculas no
tienen carga eléctrica y miden 1.8 nm o menos de diámetro, pueden pasar sin
obstáculos por el diafragma de hendidura.
Sin embargo si las macromoléculas con carga miden más de 4nm de diámetro
no pueden pasar por el diafragma de hendidura. El líquido que entra al espacio
de bowman se llama ultrafiltrado glomerular
Túbulo proximal
Tiene dos regiones: el túbulo
contorneado proximal y la parte recta del túbulo proximal
El espacio de bowman drena en
el túbulo proximal, en esta región de unión, llamada en ocasiones cuello del túbulo proximal, el epitelio
escamoso simple de la capa parietal de la capsula de bowman se une con el epitelio cuboide simple del
túbulo.
El túbulo posee una región muy
tortuosa, la parte contorneada (túbulo
contorneado proximal) que se localiza cerca de los corpúsculos renales, y una
porción más recta, (extremo descendente
grueso del asa de Henle), que desciende en los rayos medulares dentro de la
corteza y después en la medula para continuarse con el asa de Henle.
El túbulo proximal puede
subdividirse en tres regiones:
S1: los
dos primeros tercios de la parte contorneada, las células de esta región tienen
microvellosidades largas, y un sistema de canalículos de apicales que actúa en
la resorción de proteínas durante la depuración tubular de ultrafiltrado
glomerular. En estas celular se encuentran
mitocondrias. Aparato de Golgi y otros componentes celulares normales
S2:
corresponde al resto de la parte contorneada y una gran porción de la parte
recta. Las células que lo componen son
similares a las de S1, pero poseen menos mitocondrias y canalículos apicales
S3:
a
esta región pertenece el resto de la parte recta. Las células de esta región
son cuboides bajas con pocas mitocondrias. Y carecen de canalículos apicales.
De 67%-80%de Na, cloruro (cl)
y agua se resorbe en el ultrafiltrado glomerular y se transporta al estroma del
tejido conjuntivo del túbulo proximal.
Extremos
delgados del asa de Henle
Tienen 3 regiones: extremo
delgado descendente, asa de Henle y extremo delgado ascendente.
La parte recta del túbulo
proximal continua como el extremo más delgado del asa de Henle. Este túbulo
delgado se compone de células epiteliales escamosas
.
.
La región del asa que se
continúa con la parte recta del túbulo
proximal se denomina extremo delgado
descendente (del asa de Henle), la curvatura semejante a una horquilla es el asa de Henle asa de Henle y la región que une esta última con la
parte recta del túbulo distal se conoce
como extremo delgado ascendente del asa de Henle.
Es posible diferenciar 4 tipos
de células epiteliales que componen distintas regiones del asa de Henle
La extremidad descendente
delgada es muy permeable al agua por la presencia de porinas 1; la
permeabilidad es moderada a la urea, Na, Cl y otros iones.
Túbulo
distal
Tiene 3 regiones: parte recta
(el extremo grueso ascendente del asa de Henle), macula densa y parte
contorneada (túbulo contorneado distal)
El número de mitocondrias es
mayor en estas células que en las células de túbulo contorneados proximales. Y
forman formas de oclusión muy eficaces.
El extremo ascendente grueso
no es permeable al agua ni a la urea, además, sus células tienen bombas de
cloruro. Y se sitúa entre las arteriolas glomerulares aferente y eferente cuando pasan cerca del corpúsculo renal. Esta región se llama macula densa. Ya que las células de esta son altas y estrechas, sus
núcleos se encuentran mucho más cercanos entre sí que los del resto de túbulo
distal.
Aparato
yuxtaglomerular
El aparato yuxtaglomerular
tiene 3 componentes:
Macula densa del túbulo
distal, células yuxtaglomerulares de la arteriola glomerular aferente y células
mesangiales extraglomerulares.
Las células de la macula densa
son altas, estrechas y pálidas con núcleo central, estas células muestran
múltiples microvellosidades, mitocondrias pequeñas y un aparato de Golgi
localizado abajo del núcleo.
Las células yuxtaglomerulares,
las células de musculo liso modifiadas que se localizan en la túnica media de
las arteriolas glomerulares aferentes. Las células yuxtaglomerulares contienen
gránulos específicos que se según han demostrado son la enzima proteolítica renia.
En estas células también están presentes enzima convertidora de angiotensina (ACE)
Túbulos
colectores
Los túbulos colectores,
compuestos por un epitelio cuboide
simple, transportan y modifican el ultra filtrado de la nefrona a los cálices menores del riñón.
Los túbulos colectores no son parte de la nefrona. Tienen orígenes
embriológicos diferentes y solo más tarde en el desarrollo se encuentran la
nefrona y se unen a ella para formar una estructura continua.
Los túbulos contorneados
distales de varias nefronas se unen para formar un túbulo conector corto que conduce al túbulo colector
Los túbulos colectores tienen
3 regiones identificadas:
1.
Cortical
2.
Medular
3.
Papilar
Los túbulos colectores corticales se localizan en los rayos
medulares y se componen de dos tipos de
las células cuboides:
1.
Células principales:
tienen un núcleo central y oval, unas cuantas mitocondrias pequeñas y
microvellosidades cortas y dispersas. estas células tienen muchos canales de
acuaporina2 que son muy sensibles a la hormona antidiurética (ADH) y se vuelve
por completo permeables de agua
2.
Células intercalares:
muestran múltiples vesículas apicales, micropliegues en su plásmela apical y
abundantes mitocondrias, los núcleos de estas células son redondos y se
localizan en la parte central.
Hay
dos tipos de células intercalares: Tipo
A: participan en el transporte de H, hacia la luz del túbulo, lo que
acidifica la orina. Tipo B: participa
en la resorción de H, y la secreción de bicarbonato.
Los Túbulos colectores medulares tienen mayor calibre porque están
formados por la unión de varios túbulos
colectores corticales, y la confluencia de varios túbulos colectores
medulares forman cada uno de los Túbulos
colectores papilares (conductos de bellini) que son conductos grandes y se
abren en el área cribosa de la papila renal para llevar la orina que
transportan hacia el cáliz menor del riñón.
Estos conductos solo tienen un
recubrimiento de células principales cilíndricas altas.
Los túbulos colectores son
impermeables al agua. Sin embargo, en presencia de hormona antidiurética (ADH)
se torna permeables al agua (y, en cierto grado, a la urea). Por lo tanto la
orina es abundante e hipotónica en ausencia de ADH y el volumen de orina es
bajo y concentrado cuando esta hormona está presente.
Intersticio
renal
Es una cantidad escasa y muy
débil de tejido conjuntivo laxo que contiene 3 tipos de células: fibroblasto,
macrófagos y células intersticiales
esta presenta varios pliegues que se proyectan a la luz cuando el uréter esta vacío pero que no existen cuando este esta distendido, esta recubierto por epitelio transicional.
La lamina propia esta constituida de tejido conjuntivo denso y regular y fibroelastico y encontramos una lamina basal que separa el epitelio de la lamina propia.
2. MUSCULAR
el uréter se compone de dos capas de musculo liso, estas dos capas son distintas en su configuración a las del tubo digestivo porque la externa tiene configuración circular ay la interna longitudinal. Estas dos capas forman los dos tercios del uréter, el tercer tercio llegando a la vejiga esta formado por tres capas que son:
*longitudinal externa
*circular media
*longitudinal interna
la orina no desciende por gravedad por el uréter si no por la contracción de la pared del uréter
inflamación del riñón, es una de las enfermedades renales más frecuentes. Sus características principales son la presencia en la orina, en el examen microscópico, de albúmina
ALBUNIRIA:
presencia de albumina en la orina) > de la permeabilidad del endotelio glomerular
Causas : una lesión vascular, hipertensión, el envenenamiento por mercurio y la exposición a toxinas bacterianas
HIPETERNSIÓN ESCENCIAL CRONICA:
Presencia de valores elevados de angiotensina 2 por incremento de actividad enzimática de la enzima convertidora de angiotensina + la liberación renal de renina.
DIABETES INSÍPIDA NEFROGENA CONGÉNITA :
Es un trastorno ligado a x, que solo tiene manifestaciones clínicas en los lactantes masculinos, aunque también puede tener cierto grado de penetrancia clínica en lactantes femeninos .
Se manifiesta por la formación de grandes cantidades de orina diluida
Síntomas adicionales: fiebre, vomito, hiponatremia y deshidratación extrema
INTERSTICIO
RENAL
El intersticio renal es una
cantidad escasa y muy débil de tejido conjuntivo laxo que contiene tres tipos
de células: fibroblastos, macrófagos y células intersticiales.
El riñón posee un
revestimiento de tejido conjuntivo de tipo denso, irregular y colagenoso, con
algunas fibras elásticas entremezcladas con los haces de colágena.
Los dos componentes celulares
del tejido conjuntivo cortical son fibroblastos y al parecer células
dendríticas intersticiales.
Las células intersticiales se
sitúan en forma similar a los peldaños de una escalera, una encima de otra. Las
células intersticiales tienen un núcleo alargado y múltiples gotas de lípidos.
Estas células sintetizan medulipina I, sustancia que en hígado se convierte en
medulipina II, un vasodilatador que disminuye la presión arteria RIEGO
ARTERIAL:
Cada riñón recibe el 10% de volumen sanguíneo total por
minuto a través de una rama grande de la aorta abdominal conocida como arteria
renal.
Antes de penetrar en el hilio
del riñón, la arteria renal se bifurca en una rama anterior y otra posterior,
que a su vez se subdividen para formar un total de 5 arterias segmentarias.
Las primeras subdivisiones de
las arterias segmentarias se llaman arterias
lobulares, una para cada lóbulo del riñón, estos vasos se ramifican a su
vez para formar dos o tres arterias
interlobulares. Estas arterias se conocen como arterias arqueadas porque describen un arco descrito sobre la base
de la pirámide renal.
Como otras ramas de las
arterias arqueadas, las ramas terminales ascienden a la corteza y forman arterias interlobilillares.
Muchas ramas se originan en
las arterias interlobulillares. Estas ramas irrigan los glomérulos de los corpúsculos
renales y se conocen como arteriola
glomerular aferente.
Cada glomérulo se somete al
drenaje de otra arteriola, la arteriola
glomerular eferente. Existen dos tipos de arteriolas glomerulares
aferentes: las que drenan glomérulos de las nefronas corticales y las que
drenan glomérulos de las nefronas yuxtamedulares.
DRENAJE
VENOSO: Las venas arqueadas reciben sangre de la corteza, a través
de las venas estrelladas y las venas interlobulillares, y de la medula,
mediante las venas rectas; las venas interlobulares que llevan su sangre a la
vena renal drenan a las venas arqueadas.
Las venas rectas perfunden a las
venas arqueadas. La sangre cortical se reúne en un sistema de
venas subcapsulares con forma de estrella llamado venas estelares, tributarias de las venas interlobulillares. Las venas estelares también reciben sangre de
las porciones terminales de las arteriolas glomerulares eferentes.
En consecuencia estas últimas
drenan a la médula y la corteza. Las
venas arqueadas son tributarias de las venas
interlobulares, que se unen cerca del hilio para formar la vena renal, que lleva la sangre a la
vena cava inferior.
CIRCULACION
LINFATICA DEL RIÑON
Es probable que los vasos
linfáticos del riñón se apeguen a las arterias más grandes.
En opinión de la mayoría de
los investigadores, la circulación linfática del riñón puede subdividirse en superficial y profunda, localizadas en
la región subcapsular y la médula, respectivamente. La linfa de los riñones drenan en ganglios
linfáticos cerca de la vena cava y la aorta abdominal.
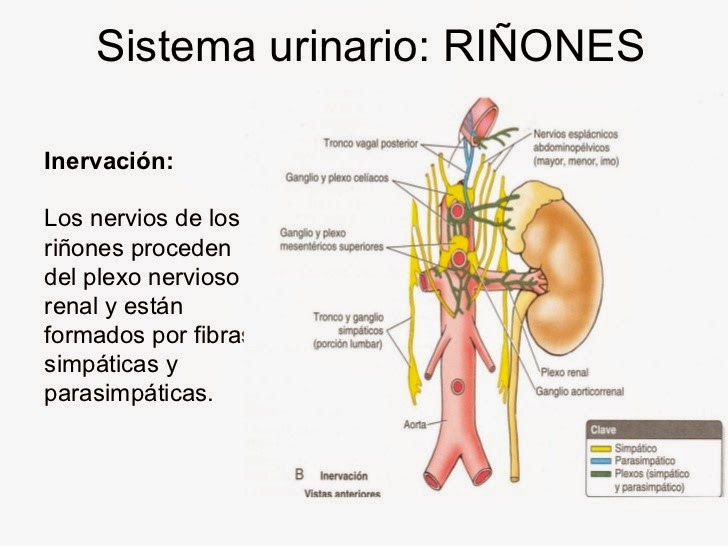
INERVACION
RENAL: Casi todas las fibras nerviosas que llegan al riñón son
simpáticas, no mielinizadas, y crean el plexo renal que sigue a lo largo de la
arteria renal. Las fibras simpáticas se
distribuyen a través de las ramas del árbol arterial renal y estos vasos están
sometidos a la modulación de algunas de estas fibras. Además, las fibras simpáticas llegan al
epitelio de los túbulos renales, las células yuxtaglomerulares e intersticiales
y la cápsula del riñón. También se
describen fibras sensoriales y parasimpáticas (tal vez del nervio vago) en el
riñón.
FUNCIONES
DEL RIÑON
Los riñones desempeñan una
función en la excreción y la regulación de la composición y el volumen de los
líquidos corporales.
Así mismo, los riñones
excretan productos terminales destoxificados, regulan la osmolalidad de la
orina y secretan sustancias como eritropoyetina, medulipina I, renina y prostaglandinas.
Por último, los riñones
regulan la presión sanguínea y, en presencia de la hormona paratiroidea, ayudan
a la conversión de una forma menos activa de vitamina D en 1,25
dihidroxicolecalciferol, la forma más activa.
Mecanismo
de la formación de la orina
Los dos riñones reciben un gran volumen de sangre por que
las arterias renales son ramas directas de la aorta abdominal, para medir el
índice de filtración glomerular se puede utilizar inulina, que es un polímero
de la fructosa. El estudio permite concluir que el volumen sanguíneo pasa por
los dos riñones cada 5 minutos, es decir por cada minuto entran 1220 mililitros
de sangre, de los cuales se forman 125ml/min de filtrado glomerular. En
consecuencia cada día se forma 180 litros de filtrado glomerular, de los cuales
1.5 a 2 litros se excretan en forma de orina. Así los riñones resorben
alrededor de 178 litros y solo 1% del filtrado es excretado.
Filtración
del corpúsculo renal
Entre el paso de la arteria glomerular al glomérulo se
encuentra un región de presión diferencial donde la presión sanguínea
intracelular es mayor que en el espacio de Bowman, y fuerza al líquido del
capilar de dicho espacio. Otro factor adicional, la presión osmótica coloide de
las proteínas sanguíneas se opone a la entrada del líquido al espacio de Bowman
pero como la fuerza de filtración es alta (25mmHg) el líquido que entra se
llama ultrafiltrado.
Las 3 partes de la barrera de filtración (células
endoteliales, lamina basal, diafragma de filtración) impiden la salida del
material celular y las macromoléculas grandes del glomérulo, la lámina basal
atrapa las macromoléculas y las moléculas que quieran salir y tengan carga
negativa no se les es posible porque la barrara también tiene esa misma carga.
Resorción
en el túbulo proximal
El ultrafiltrado sale del espacio de Bowman a través del polo urinario para penetrar en
el túbulo contorneado proximal, donde se inicia las modificaciones del líquido,
los materiales que se resorben de la luz del tubo proximal entran en células
epiteliales tubulares de las cuales salen por exocitocis hacia el tejido
conjuntivo intersticial, en este sitio las sustancias resorbidas entran a la
red capilar abundante y regresan al cuerpo a través del torrente sanguíneo.
Resorbe: 100% proteínas, glucosa, aminoácidos, creatinina.
100% iones bicarbonato.
67-80% iones Na y Cl
67-80% agua.
Asa de
Henle y sistema multiplicador de corriente
El ultrafiltrado es isotónico con la sangre cuando sale de
la parte recta del túbulo proximal, conforme el ultrafiltrado desciende en el
extremo delgado del asa de Henle, pierde agua( el volumen se reduce y la
osmolaridad aumenta) al reaccionar al gradiente osmótico del intersticio, de
tal manera que el filtrado intraluminal se equilibra con el tejido conjuntivo
circundante, este líquido asciende ahora en el extremo ascendente del asa de
Henle, que es impermeable al agua no a las sales, por eso el volumen del
ultrafiltrado no cambia pero al osmolaridad se ajusta a la osmolaridad del
intersticio.
El líquido penetra al extremo grueso ascendente del asa de
Henle, pasa a una región que es impermeable al agua, pero posee una bomba de
cloruro que remueve el cloruro de la luz seguidos por el Na de forma pasiva,
como el agua no puede salir a la luz se vuelve hipotónico pero con volumen
constante. El Na y el Cl pasan al tejido conjuntivo y mantienen el gradiente de
concentración del intersticio renal.
Vigilancia del filtrador en el aparato yuxtaglomerular
Las células macula densa: vigilan el volumen de filtrado y
la concentración de Na, si la concentración de Na es menor de un umbral especifico, las células
de la macula densa hacen:
1) Provocan
dilatación de las arterias glomerulares aferentes para incrementar el flujo
sanguíneo del glomérulo.
2) Inducen a las
células yuxtaglomerulares a liberar la enzima renina a la circulación.
La renina convierte en angiotensinogeno, que en condiciones
normales en la sangre se encuentra como angiotensinogeno I que es un vaso
constrictor ligero, a través de una enzima llamada enzima convertidora de
angiotensina la transforma en angiotensina II, que es un vaso constrictor que
disminuye el diámetro de los vasos haciendo que se contraigan las arterias
glomerulares eferentes y por ello aumenta la presión en el glomérulo, como
aumenta la presión intraglomerular y el aumento de volumen sanguíneo, aumenta
el índice de filtración glomerular.
Otra función de la angiotensina II es estimular a la corteza suprarrenal para liberar
aldosterona incrementando la resorción de Na y Cl en el túbulo contorneado
distal.
Perdida de agua y urea del filtrado en túbulos colectores
Hormona antidiurética (ADH)
Cuando hay ausencia de esta hormona en las células del
túbulo colector y en menor grado las del contorneado distal, son por completo
impermeables al agua, por consiguiente el filtrado o la orina no se modifican
en el túbulo colector.
Se cree que la acción de la ADH necesita de unos receptores
v2 situados en las células del túbulo colector, una vez se unen ocurre:
1) Actina
proteínas G
2) Ciclasa
adenilato genera monofosfatos de adenosina cíclico
3) Los canales de
acuoporinas 2 se insertan en la membrana plasmática luminar
4) El agua se
introduce a la célula
5) El agua sale
por acuoporinas 3 y 4 para ingresar al intersticio renal.
Vasos rectos y sistema de intercambio de contracorriente
Los vasos rectos ayudan a conservar el gradiente de
concentración osmótica porque los extremos de la arteria y vena son permeables
al agua y además el extremo de la arteria tiene menor diámetro que el de la
vena, por eso la sangre pierde agua y gana sales por la arteria y gana agua y
pierde sales por la vena esto se de
manera que actúa como un sistema de intercambio
CALICES:
Los cálices menores reciben la orina de la papila renal de una
pirámide renal hasta cuatro cálices menores pueden llevar su orina hasta un
cáliz mayor recubiertos por un epitelio transicional que actúa como una barrera
y separa la orina del tejido conectivo intersticial formado en su lamina propia se encuentra recubierto por una capa muscular
delgada completamente de musculo liso este musculo se encarga de impulsar la
orina a un cáliz mayor. Los cálices
mayores tienen una estructura similar a la de los cálices menores y en la parte
proximal encontramos una parte expandida que es la pelvis renal
URETER
Función:
Desplazar la orina desde el
riñón hasta la vejiga urinaria.
El uréter tiene un diámetro de
3 a 4 mm y su longitud es de 25 a 30 cm perforando la base de la vejiga
urinaria.
Los uréteres son tubos huecos
que están conformados por:
Una mucosa
Una capa muscular
Tejido conjuntivo fibroso
1. LA MUCOSA
esta presenta varios pliegues que se proyectan a la luz cuando el uréter esta vacío pero que no existen cuando este esta distendido, esta recubierto por epitelio transicional.
La lamina propia esta constituida de tejido conjuntivo denso y regular y fibroelastico y encontramos una lamina basal que separa el epitelio de la lamina propia.
2. MUSCULAR
el uréter se compone de dos capas de musculo liso, estas dos capas son distintas en su configuración a las del tubo digestivo porque la externa tiene configuración circular ay la interna longitudinal. Estas dos capas forman los dos tercios del uréter, el tercer tercio llegando a la vejiga esta formado por tres capas que son:
*longitudinal externa
*circular media
*longitudinal interna
la orina no desciende por gravedad por el uréter si no por la contracción de la pared del uréter
VEJIGA
URINARIA:
Función:
almacena
la orina hasta que este en disposición de eliminarla
Su mucosa actúa como barrera osmótica entre la orina y la
lamina propia, su mucosa esta recubierta
por: el epitelio de transicional que están unidos por desmosomas y
uniones estrechas que previenen el paso de liquido entre las células.
La región triangular de la vejiga formada por los dos
orificios de los uréteres y la uretra se conoce como TRIGONO .
La lamina propia de la vejiga puede subdividirse en dos
capas: una mas superficial de tejido conjuntivo denso y la lamina propia esta
no posee glándulas excepto en la región que rodea el orificio uretral.
La capa muscular de la vejiga urinaria se compone de tres
capas de musculo liso entrelazadas que se separan en el cuello de la vejiga en
este sitio se disponen longitudinal interna , una circular media que forma el
esfínter interno muscular y una capa longitudinal externa.
la ADVENTICIA de la vejiga esta compuesta por tejido
conjuntivo denso y regular
URETRA
MASCULINA
La uretra del varón mide de 15 a 20 cm y tiene tres
regiones que se denominan:
Uretra prostática: mide de 3 a 4 cm y se encuentra en la
glándula de la próstata tiene un recubrimiento epitelio transicional y en ella
desemboca los múltiples conductos de la próstata y os conductos eyaculadores
URETRA MENBRANOSA : mide de 1 a 2 cm se denomina así porque
pasa a través de la membrana perineal recubierta por epitelio cilíndrico
estratificado.
URETRA ESPONJOSA: mide 15 cm sigue toda la longitud del
pene y termina en la punta del glande como orificio uretral externo esta
recubierto de epitelio cilíndrico estratificado entre mezclado con epitelio
cilíndrico seudoestratificado y escamoso no queratinizado
CORRELACIONES CLINICAS
NEFRITIS:
inflamación del riñón, es una de las enfermedades renales más frecuentes. Sus características principales son la presencia en la orina, en el examen microscópico, de albúmina
ALBUNIRIA:
presencia de albumina en la orina) > de la permeabilidad del endotelio glomerular
Causas : una lesión vascular, hipertensión, el envenenamiento por mercurio y la exposición a toxinas bacterianas
HIPETERNSIÓN ESCENCIAL CRONICA:
Presencia de valores elevados de angiotensina 2 por incremento de actividad enzimática de la enzima convertidora de angiotensina + la liberación renal de renina.
DIABETES INSÍPIDA NEFROGENA CONGÉNITA :
Es un trastorno ligado a x, que solo tiene manifestaciones clínicas en los lactantes masculinos, aunque también puede tener cierto grado de penetrancia clínica en lactantes femeninos .
Se manifiesta por la formación de grandes cantidades de orina diluida
Síntomas adicionales: fiebre, vomito, hiponatremia y deshidratación extrema
CONCLUSIONES:
Nuestro
sistema urinario es muy importante para ayudar equilibrar el pH de nuestro organismo.
Los
riñones eliminan al exterior del organismo los productos de desechos del metabolismo
por medio de la orina e intervienen en la regulación del equilibrio hídrico.
También tienen función reguladora, al producir hormonas que tienen efectos
sobre otros órganos.
Sistema
urinario produce una purificación del organismo encargándose de la expulsión de
material poco importante y también absorbiendo aa, carbohidratos y agua